Bei Gebärmutterhalskrebs (Zervixkarzinom) handelt es sich um eine bösartige Veränderung von Gewebe des Gebärmutterhalses. In Deutschland erkranken jährlich etwa 6.000 bis 7.000 Frauen an dieser Tumorart. Am häufigsten tritt das Zervixkarzinom bei Frauen im Alter zwischen 40 und 50 Jahren auf. Ursache für Gebärmutterhalskrebs ist meistens eine vorangegangene Infektion mit dem sogenannten humanen Papillomavirus (HPV).
Gebärmutterhalskrebs ist nicht zu verwechseln mit dem Gebärmutterkrebs (Endometriumkarzinom)!
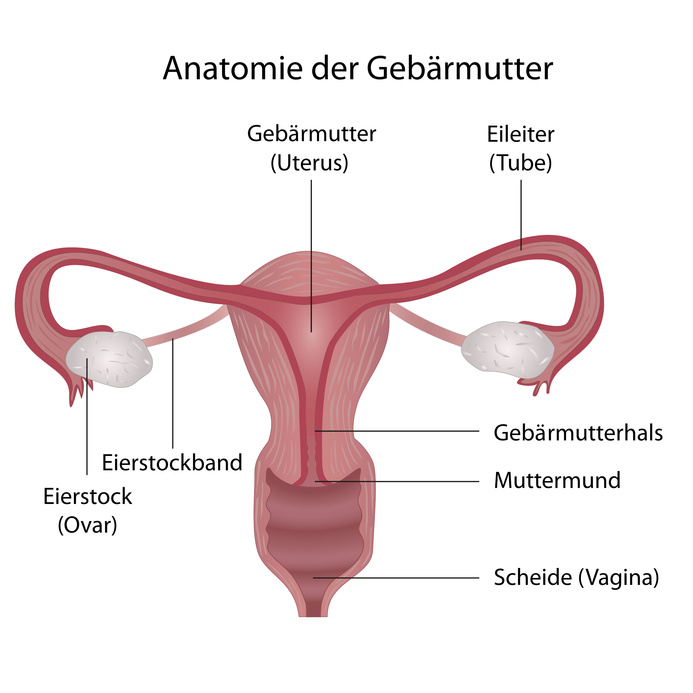
Definition: Gebärmutterhalskrebs
Die bösartige Veränderung von Gewebe des Gebärmutterhalses (Zervix) ist als Gebärmutterhalskrebs bekannt. Der Gebärmutterhals ist für den Frauenarzt aufgrund seiner anatomischen Lage bei der jährlichen Vorsorgeuntersuchung sehr gut zu erreichen. Durch diese Vorsorgeuntersuchungen können 80 bis 90 Prozent aller auffälligen Gewebsveränderungen im Bereich des Gebärmutterhalses frühzeitig erkannt und behandelt werden.
© bilderzwerg / Fotolia
Häufigkeit des Gebärmutterhalskrebses
In Deutschland erkranken etwa 6.000 bis 7.000 Frauen jedes Jahr an Gebärmutterhalskrebs. Etwa 1.700 Frauen sterben jedes Jahr an dieser Erkrankung. Damit steht das Zervixkarzinom an zehnter Stelle der bösartigen Erkrankungen der Frau in Deutschland.
Weltweit ist jedoch das Zervixkarzinom mit jährlich ca. 450.000 Neuerkrankungen und etwa 270.000 Todesfällen die zweithäufigste bösartige Erkrankung der Frau. Grund für die deutlich geringeren Zahlen in den so genannten entwickelten Ländern wie Deutschland dürften im Wesentlichen die Fortschritte im Bereich der Vorsorgeuntersuchungen sein.
Das Zervixkarzinom tritt hauptsächlich bei jüngeren Frauen mit der größten Häufigkeit in der Altersgruppe zwischen dem 40. und 50. Lebensjahr auf.
Eine HPV-Impfung bei jungen Frauen bis spätestens 26 Jahren beugt einer HPV-Infektion in vielen Fällen vor und senkt daher auch deutlich die Wahrscheinlichkeit auf die Ausbildung von Gebärmutterhalskrebs.
Ursachen für ein Zervixkarzinom
Speziell so genannte Hoch-Risiko Typen des humanen Papillomavirus (HPV) stellen die häufigste Ursache für ein Zervixkarzinom dar. Das Virus wird durch Haut- und Schleimhautkontakt übertragen, meist bei ungeschütztem Geschlechtsverkehr.
Gut 50 bis 80 Prozent der Bevölkerung haben in ihrem Leben bereits eine HPV-Infektion durchgemacht. In der Regel kann ein gesundes und abwehrstarkes Immunsystem das Virus frühzeitig zu bekämpfen und zu eliminieren. Bleibt jedoch eine Virusinfektion über einen längeren Zeitpunkt von 12 bis 24 Monaten bestehen, steigt das Risiko für die Entstehung eines Zervixkarzinoms, insbesondere bei den häufigsten Hochrisikotypen 16 und 18, deutlich an.
Bei ca. 10 Prozent aller mit einem HPV-Virus infizierten Frauen kommt es zu einem chronischen Verlauf und das Virus bleibt im Körper. Dennoch entwickelt sich wiederrum nur bei 3 Prozent dieser betroffenen Frauen tatsächlich Gebärmutterhalskrebs.
Risikofaktoren für die HPV-Infektion
Bestimmte Faktoren begünstigen eine HPV-Infektion und damit auch die Ausbildung eines Gebärmutterkrebses. Zu diesen Faktoren zählen etwa
- Rauchen
- Immunschwäche
- andere Infektionen im Genitalbereich
- Langzeiteinnahme hormoneller Verhütungsmittel
- Geschlechtsverkehr mit häufigem Partnerwechsel
Entstehung des Zervixkarzinoms
Nach der Infektion des Körpers mit dem HP-Virus kann es im Bereich des Gewebes des Gebärmutterhalses zu Zellveränderungen kommen. Diese stellen zunächst nur Vorstufen einer Krebserkrankung dar.
Ein Teil dieser Veränderungen kann sich im weiteren Verlauf von selbst zurückbilden und die Erkrankung somit ausheilen. Ein weiterer Teil des veränderten Gewebes kann sich jedoch unbehandelt zu einem Gebärmutterhalskrebs entwickeln.
Symptome des Gebärmutterhalskrebses
80 bis 90 Prozent der Zervixkarzinome können durch entsprechende gynäkologische Vorsorgeuntersuchungen bereits in einem frühen Stadium erkannt und entsprechend behandelt werden. Zu diesem Zeitpunkt treten in der Regel keine Symptome auf.
Erst bei größeren Geschwülsten können folgende Symptome auftreten:
- säuerlich riechender blutiger Ausfluss
- Schmierblutung nach Geschlechtsverkehr
- ungewöhnliche Blutung in den Wechseljahren oder nach Ausbleiben der Menstruation oder außerhalb des regulären Menstruationszyklus
- unklare Becken-, Bauch- oder Kreuzschmerzen
- Schmerzen beim Stuhlgang oder Wasserlassen
- auffällig geschwollene Beine
Diagnose von Gebärmutterhalskrebs
Die Diagnose eines Zervixkarzinoms lässt sich durch eine gezielte Probeentnahme aus dem Gebärmutterhalsbereich und eine entsprechende feingewebliche (histologische) Untersuchung stellen. Der Frauenarzt untersucht bei jeder Krebsvorsorgeuntersuchung den unteren Bereich des Gebärmutterhalses. Dieser ragt in die Scheide hinein und ist leicht zu erreichen. Im Rahmen eines Abstrichs entnimmt der Arzt eine Gewebeprobe, die im Labor untersucht wird (PAP-Test).
Ergibt sich dadurch ein Verdacht auf bösartige Zellveränderungen, erfolgt eine direkte Sichtuntersuchung durch den Gynäkologen, die Kolposkopie. Der Arzt untersucht den unteren Teil des Gebärmutterhalses mit einer Vergrößerungsoptik, um nach auffälligen Bereichen zu suchen. Dabei entnimmt er auch gezielt entsprechende Gewebeproben.
Bei unklaren Befunden wird dann in der Regel ein kegelförmiger Anteil des Gebärmutterhalses entfernt und genauer feingeweblich untersucht (Konisation).
Sollte lediglich eine Vorstufe des Gebärmuttehalskrebses vorliegen, ist damit bereits die Therapie abgeschlossen. Im weiteren Verlauf sollten Sie jedoch weiterhin regelmäßige Vorsorgetermine wahrnehmen.

© Markus Mainka / Fotolia
Im Falle einer bösartigen Erkrankung sind in der Regel weitere Untersuchungen zur Feststellung der Ausdehnung der Geschwulst notwendig:
- Ultraschalluntersuchung der weiblichen Geschlechtsorgane vom Bauch und der Scheide her
- Röntgenuntersuchung der Lunge
- Ultraschalluntersuchung von Leber und Nieren
- ggf. Schichtaufnahmen des gesamten Bauchraumes (CT/MRT)
- eventuell Spiegelung der Blase und des Enddarmes
Stadieneinteilung nach der FIGO-Klassifikation
Gebärmutterhalskrebs wird mit Hilfe der vorangegangenen Untersuchungen in verschiedene Stadien eingeteilt (FIGO-Stadien).
- IA: Nur mikroskopisch sichtbar
- IB: Klinisch erkennbare Veränderungen, begrenzt auf den Gebärmutterhals
- IIA: Zervixkarzinom, das die Gebärmuttergrenze überschritten hat, und den oberen Anteil der Scheide mit erfasst – ohne Befall des seitlichen Aufhängeapparates der Gebärmutter (Parametrium)
- IIB: Zervixkarzinom, das die Gebärmuttergrenze überschritten hat mit teilweise Befall des seitlichen Aufhängeapparates der Gebärmutter (Parametrium)
- IIIA: Befall des unteren Anteils der Scheide und/oder der Beckenwand und/oder Nierenstauung und/oder Nierenausfall
- IIIB: Kompletter Befall des seitlichen Aufhängeapparates der Gebärmutter (Parametrium bis zur Beckenwand) und/oder Nierenstauung und/oder Nierenausfall
- IV: Befall der Blase, des Enddarmes, und/oder Fernmetastasierung
Therapie des Gebärmutterhalbskrebses
Bei Tumor-Vorstufen besteht die Therapie in der Konisation (Entfernung eines Kegels aus dem Gebärmutterhals). Handelt es sich um eine bösartige Erkrankung, richtet sich die Therapie nach dem diagnostizierten Tumorstadium.
Therapie im Stadium IA
Im Stadium IA ist in der Mehrzahl der Fälle eine einfache Hysterektomie (Gebärmutterentfernung) ausreichend.
Bei noch bestehendem Kinderwunsch kann an spezialisierten Zentren auch lediglich eine Entfernung des Gebärmutterhalses erfolgen (Trachelektomie).
Therapie im Stadium IB bzw. IIA
Im Stadium IB bzw. IIA erfolgt in der Regel eine erweiterte Gebärmutterentfernung (radikale Hysterektomie) inklusive einer Entfernung der Beckenlymphknoten, um eine weitere Streuung des Tumors auszuschließen.
Alternativ kann in diesen Stadien auch eine Bestrahlung durchgeführt werden – die Heilungsraten sind mit denen einer Operation vergleichbar. Es ergibt sich jedoch eine höhere Rate an Nebenwirkungen.
Therapie ab Stadium IIB
Ab Stadium IIB steht eine kombinierte Radio-Chemotherapie an erster Stelle des Behandlungswegs.
Heilungschancen beim Zervixkarzinom
Je früher Gebärmutterhalskrebs erkannt wird, desto größer sind die Heilungschancen. Dabei richtet sich die Prognose nach den verschiedenen Stadien der FIGO-Einteilung.
FIGO-Stadium und 5-Jahres-Überlebensrate in Deutschland:
- IA: ca. 93 %
- IB: ca. 92 %
- IIA: ca. 63 %
- IIB: ca. 50 %
- III: ca. 40 %
- IV: ca. 10 %
Nachsorge einer Patientin nach abgeschlossener Therapie
In den ersten drei Jahren sollte die Patienten alle drei Monate eine Nachsorgeuntersuchung vornehmen lassen. Diese umfasst eine allgemeine körperliche Untersuchung sowie eine Inspektion der Scheide und des Enddarmes. Auch eine Ultraschalluntersuchung kann angezeigt sein.
Ziel ist es, ein eventuelles Wiederauftreten der Erkrankung (Rezidiv) rechtzeitig zu erkennen.
Im 4. und 5. Jahr kann das Untersuchungsintervall auf 6 Monate entsprechend verlängert werden.
Eine Computertomographie (CT) oder Magnetresonanztomographie (MRT) ist nur bei Auffälligkeiten im Rahmen der Untersuchung oder bei Auftreten von neuen Beschwerden erforderlich.
Ein nicht zu vernachlässigender Aspekt ist die Bereitstellung einer adäquaten psychoonkologischen Betreuung dieser meist jungen Patientinnen.
Krankheitsrückfall nach abgeschlossener Behandlung
Die Diagnostik bei Verdacht auf ein Rezidiv (Wiedererkrankung) erfordert eine erneute feingewebliche Untersuchung des verdächtigen Bezirkes.
Primär sollte abgeklärt werden, ob es sich um ein lokal-begrenztes Rezidiv des Gebärmutterhalskrebses handelt. Dazu ist die Durchführung mehrerer Untersuchungen notwendig, wie etwa:
- frauenärztlichen Untersuchung
- Ultraschalluntersuchung
- Magnetresonanztomographie des Beckens
- eine Blasenspiegelung bzw. eine Enddarmspiegelung
- Röntgenbild der Lunge
Sollte es sich lediglich um ein lokal-begrenztes Rezidiv des Zervixkarzinoms handeln, so erfolgt die weitere Behandlung in Abhängigkeit der primären Therapie.

© kalafoto / Fotolia
Therapie beim Rezidiv eines Gebärmutterhalskrebses
Ein lokales Rezidiv nach alleiniger Operation sollte durch eine kombinierte Radio-Chemotherapie behandelt werden (Heilungschancen 40 %). Ist bereits eine Strahlentherapie initial erfolgt, so besteht die Option einer radikalen operativen Entfernung sämtlicher erkrankter Strukturen (Exenteration) (Heilungschancen 30-60 %).
Handelt es sich allerdings um ein bereits im Körper verbreitetes Rezidiv (Metastasen), so besteht lediglich die Option einer palliativen Chemotherapie zur Erhaltung der Lebensqualität.


